急性心肌梗死(acute myocardial infarction,AMI)是指因持久而严重的心肌缺血所致的部分心肌急性坏死。在临床上常表现为胸痛、急性循环功能障碍以及反映心肌损伤、缺血和坏死等一系列特征性的心电图改变。临床表现常有持久的胸骨后剧烈疼痛、急性循环功能障碍、心律失常、心功能衰竭、发热、白细胞计数和血清心肌损伤标记酶的升高以及心肌急性损伤与坏死的心电图进行性演变。按梗死范围,心肌梗死可分为透壁性心肌梗死(也称为Q波性心肌梗死)和心内膜下心肌梗死(也称为无Q波性心肌梗死)两类。透壁性心肌梗死的坏死灶自心内膜下心肌向心室游离壁或室间隔延伸至少一半厚度以上,有时可累及一个区域的心室壁整...[详细]
1.基本病因 绝大多数(95%以上)是冠状动脉粥样硬化,偶为冠状动脉血栓、炎症、先天性畸形、痉挛和冠状动脉口阻塞,造成管腔严重狭窄和心肌供血不足,而侧支循环未充分建立。在此基础上,一旦发生下列情况心肌供血进一步急剧减少或中断,使心肌严重而持久地急性缺血达1h以上,即可发生心肌梗死。 (1)冠状动脉管腔内血栓形成: ①心肌梗死前无心绞痛病史者:冠状动脉粥样硬化使管腔狭窄一般都在70%以下,原管腔较为通畅,该动脉供血的区域无有效的侧支循环,血栓使管腔突然完全堵塞,受此血管供血的心肌急性坏死。此类病人发病急骤,症状严重,心肌坏死常自心内膜下至心外膜下贯通心室壁全层。其梗死部位室...[详细]
1.先兆症状 急性心肌梗死约2/3病人发病前数天有先兆症状,最常见为心绞痛,其次是上腹疼痛、胸闷憋气、上肢麻木、头晕、心慌、气急、烦躁等。其中心绞痛一半为初发型心绞痛,另一半原有心绞痛,突然发作频繁或疼痛程度加重、持续时间延长,诱因不明显,硝酸甘油疗效差,心绞痛发作时伴有恶心、呕吐、大汗、心动过速、急性心功能不全、严重心律失常或血压有较大波动,同时心电图示ST段一时性明显抬高或压低,T波倒置或增高,应警惕近期内发生心肌梗死的可能。发现先兆,及时积极治疗,有可能使部分病人避免发生心肌梗死。 2.急性心肌梗死临床症状 (1)疼痛:是急性心肌梗死中最先出现和最突出的症状,典型的...[详细]
急性心肌梗死可出现心力衰竭、休克、乳头肌功能失调或断裂、心律失常、心脏破裂、心室室壁瘤、血栓形成与栓塞、梗死后综合征、梗死延展等并发症。下面分别进行介绍: 1.心力衰竭 是急性心梗常见而重要的并发症之一。在急性心肌梗死的发生率为20%~40%,住院期总的病死率在10%~17%。可见急性左心衰、急性右心衰。自推广应用溶栓治疗急性心肌梗死后,急性左心衰的发生率已逐渐减少,占心肌梗死患者的10%~20%。 19:43:56 2.休克 心源性休克系指直接由心室泵功能损害而导致的休克综合征,是急性心肌梗死中最严重的并发症。AMI时由于丧失大块具有收缩功能的心肌而引起心肌收缩力减弱...[详细]
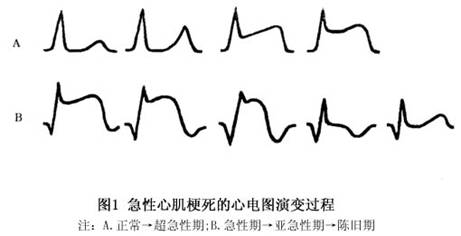
1.心电图 心电图(electrocardiogram)是诊断急性心肌梗死最有价值的检查方法之一,具有其他诊断技术不可取代的作用。其在心肌梗死的主要应用价值为:①诊断心肌梗死,尤其是早期临床症状不典型的心肌梗死;②判断心肌梗死的病程、部位、范围,并能反映左心功能状况及合并的心律失常;③估计心肌梗死的预后。 心肌梗死完整的心电图表现有以下几点:①心肌梗死的心电图典型特征性改变:坏死性Q波、损伤性ST段的改变和缺血性T波的改变。②上述改变的动态演变。③根据上述改变所反映的导联以确定梗死的部位。 但并非所有急性心肌梗死病人都具有典型的特征性心电图改变,60%~70%的急性心肌梗死...[详细]
急性心肌梗死可根据肯定的心电图演变、血清酶升高、胸痛等临床症状进行诊断。 1.病史 典型的临床症状是出现严重而持久的胸痛。有时病史不典型,疼痛可以轻微或缺如,可以主要为其他症状。 2.心电图 肯定性改变为出现异常、持久的Q波或QS波,以及持续24h以上的演进性损伤电流,这些肯定性改变出现时,仅依据心电图即可作出诊断。不肯定性心电图改变包括:①静止的损伤电流;②T波对称性倒置;③一过性病理性Q波;④传导障碍。 3.血清酶 肯定性改变包括血清酶浓度的序列变化,开始升高和继后降低。这种变化必须与特定的酶以及症状发作和采取血样的时间间隔相联系。心脏特异性同工酶(CP...[详细]
AMI的治疗原则是保护和维持心脏功能,挽救濒死的心肌,防止梗死面积的扩大,缩小心肌缺血范围,及时处理严重心律失常、泵衰竭和各种并发症,防止猝死,使病人不但能渡过急性期,而且康复后还能保存有尽可能多的心肌,维持较有效的生活。 AMI的临床处理应包括以下几个方面:及时而积极地治疗AMI的前驱症状;入院前的处理;AMI的监护和一般治疗;抗血小板和抗凝治疗;限制梗死面积和早期再灌注治疗;增加和改善侧支循环的治疗;AMI并发症的治疗;调节血脂和防治梗死后心肌重构。 1.前驱症状的治疗 前驱症状的出现可能为濒临心肌梗死的表现。此时宜建议病人住院,及时而积极地按治疗不稳定型心绞痛的措施...[详细]
急性心肌梗死的总病死率在5%~30%之间,主要取决于患者的发病特点,其中半数死亡是由于心室颤动,而且往往发生在得到治疗前。到达医院后的患者中约有25%的死亡发生于最初的48h内。由于基础和临床研究的进展,心肌梗死的诊治水平有了日新月异的飞速发展,尤其是现代处理方法如直接血管成形术、溶栓疗法以及药物治疗(如应用阿司匹林、β受体阻滞药)等措施的综合应用,住院患者病死率由原30%下降到10%左右。 20世纪60年代以前对急性心肌梗死的治疗是消极防御。一般认为急性心肌梗死主要损伤器官是心脏,应禁止活动,卧床休息,给予镇痛药、吸氧等,预防心脏并发症,让心脏自行恢复为主;对血管扩张剂硝酸甘油口含...[详细]
流行病学研究表明,冠心病是一种受多因素影响的疾病,甚至有研究将影响因素列有246种。许多流行病学家将影响冠心病发病的主要危险因素分为:①致动脉粥样硬化的因素,包括高血压、高血糖、脂肪代谢紊乱以及纤维蛋白原升高。②一些易患冠心病的生活习惯包括过量进食、缺乏体力活动、吸烟以及A型性格。③冠状动脉循环受累的临床指征,包括休息、运动或监测时心电图异常以及心肌灌注不良等。这些指征并非致冠状动脉病变的危险因素,但可预示冠状动脉已有相当程度的病变。④其他先天易患因素,如早期患冠心病的家族史。 由于流行病学的资料显示出冠心病是造成人类死亡的最重要的疾病之一,而临床上尚缺乏根治性措施,因此对冠心病的积...[详细]


 &n
&n 浙公网安备
33010902000463号
浙公网安备
33010902000463号



